家住郑州的李女士,38岁,公司白领。六年前出现便血,很紧张,担心患了直肠癌。到医院做了结肠镜检查后,发现是乙状结肠息肉两枚,切除。日前体检,又发现了息肉,没有症状。
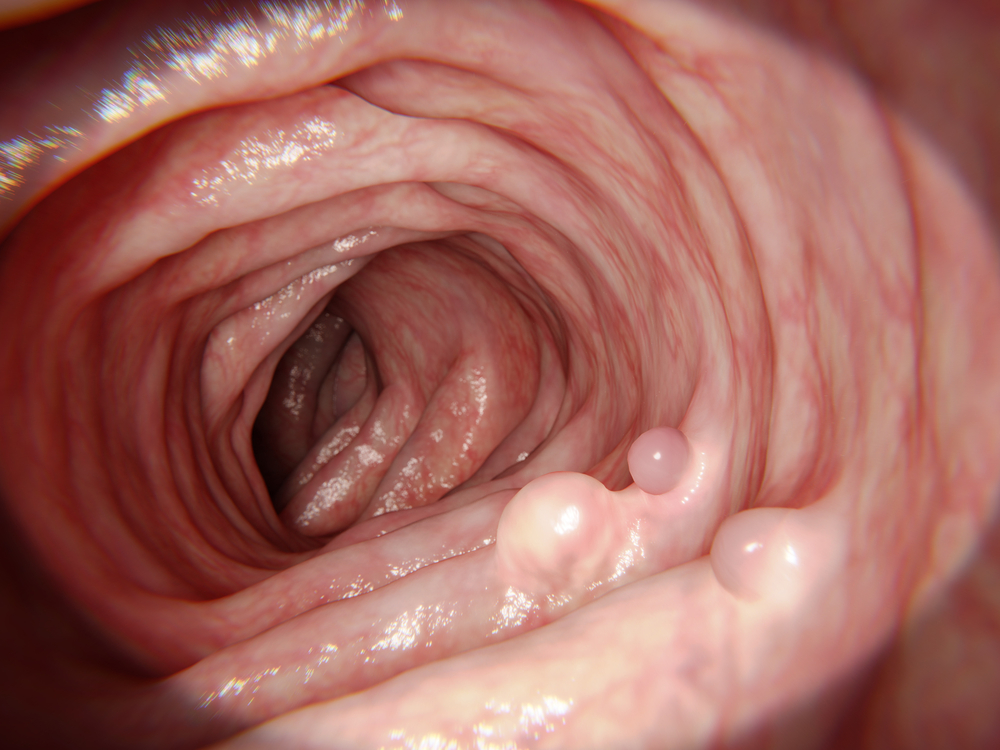
肠镜下,从大体形状上大致可以判断息肉的良恶性:一般来说,带蒂的、直径小于2cm、表面光滑、镜子推动活动度好的常常是良性的。而黏膜下扁平的,直径较大(大于2cm),表面有出血、溃疡,镜子推动活动度差的往往往是恶性的机会较大。
发现息肉要不要切?
肠息肉大部分是肠黏膜的一个赘生物,在未作病理检查这个“金标准”之前,一切诊断只是猜测,不切除它,留在体内只能是一个“定时炸弹”。
若是恶性,危害自不必说;如果是腺瘤等癌前病变,则相当于一个“定时炸弹”,随着息肉的增大,数目的增加,癌变机会也迅速增大,直径超过2cm的腺瘤,更是有近半数会恶变成癌。
即使是炎症性息肉,对身体的危害性小些,但如果不及时进行消炎处理,任由息肉增大,也可能带来一系列临床症状,如长期便血、腹泻、肠套叠甚至肠梗阻等。但是这种息肉可以通过消炎自行消退,是不需要切除的。
一般情况下,发现有肠息肉,先要辨明性状,恶性和腺瘤性应尽早切除,炎症性和增生性则可以不切。
大肠为什么会长息肉?
1、年龄、饮食与生活习惯
结肠息肉的发病率随年龄的增大而增高;长期吃高脂肪、高蛋白、低纤维素者发生率较高,而吃蔬菜及维生素C多者较低。研究发现,膳食中脂肪类成分超过40%是形成大肠息肉的一个重要因素,如果脂肪摄入不超过膳食的15%,发病率就会显著降低。

2、基因与遗传
一般认为,息肉形成与基因突变和遗传因素有密切关系,幼年性息肉病多为错构瘤,可能与胚胎发育异常有关。在结直肠癌患者中,约有10%的患者具有家族患癌病史。同样,家族成员中有人患有腺瘤性息肉时,其他成员发生结直肠息肉的可能性明显升高,尤其是家族性息肉病具有明显的家族遗传性。
3、炎症刺激
肠道黏膜的长期慢性炎症,如慢性结肠炎、慢性溃疡性结肠炎、克罗恩氏病等,
可以引起肠黏膜上的息肉状肉芽肿。
4、肠黏膜损伤
大便中粗渣、异物及其他因素可造成肠黏膜损伤或长期刺激肠黏膜上皮,使得处于平衡状态的肠黏膜受到破坏,形成肠息肉。长期便秘患者,经常使用刺激性泻药刺激肠壁也会发生息肉。
5、其他疾病
免疫功能低下者、动脉粥样硬化、冠心病、糖尿病、胃十二指肠溃疡行胃空肠吻合术、癌症放疗患者及肥胖人群的发生率较高。

息肉会复发,切除后也要复查
大家都以为息肉切除后,就没有后顾之忧了,殊不知,即使是切除了息肉,环境没改变,遗传因素没改变,仍然有复发的可能。所以切除后,也要定期复查,这个很重要。
单发息肉切除、病理证明是良性的,刚开始每年只需查一次肠镜,连续2-3年检查不复发,说明这个人息肉复发的概率小,之后可以改为每5-10年查一次。